Микрохолецистостомия
Микрохолецистостомия – это мини-инвазивная (малотравматичная) операция, заключающаяся в ведении специальной трубки (дренажа) в просвет желчного пузыря. Эта операция не является радикальной лечебной процедурой, т.е. с ее помощью болезнь полностью не излечивается. Однако она позволяет купировать воспаление в желчном пузыре и вылечить осложнения, что дает возможность для всестороннего обследования и в большинстве случаев создает максимально благоприятные условия для дальнейшего радикального оперативного лечения.
Показаниями к выполнению данного оперативного вмешательства являются:
- Острый калькулезный холецистит (острое воспаление желчного пузыря на фоне наличия в нем камней) в сочетании с другими осложнениями желчекаменой болезни
- Холедохолитиаз (попадание камней в просвет желчных протоков) и механическая желтуха;
- Острый панкреатит (воспаление поджелудочной железы);
- Перивезикальный абсцесс (переход воспаления на прилежащие ткани с формированием гнойника);
- Острый калькулезный холецистит у пациентов, которым выполнить радикальное оперативное вмешательство в данный момент не представляется возможным из-за выраженных сопутствующих заболеваний (крайне высокий риск общей анестезии).
- Механическая желтуха, вызванная опухолевым заболеванием (при невозможности дренирования желчных протоков).
Противопоказания к микрохолецистостомии под УЗИ-контролем:
- Перитонит;
- Асцит (наличие свободной жидкости в животе);
- Нарушение свертывания крови (гипокоагуляция);
- Невозможность выполнения (при полном заполнении просвета желчного пузыря камнями);
Методика выполнения.
Специальной предоперационной подготовки манипуляция не требует. Необходимо, чтобы пациент не принимал пищу и жидкость за 4-6 часов до операции. За 30-40 минут до вмешательства пациенту выполняется премедикация, включающая обезболивающие и седативные (успокоительные) препараты. Чаще всего данная операция проводится под местной анестезией и не требует выполнения наркоза. Единственное показание к общей анестезии – поливалентная лекарственная аллергия с непереносимостью местных анестетиков (Новокаин, Лидокаин). Длительность процедуры варьирует от 3 до 15 минут.
Технически существует два способа выполнения микрохолецистостомии:
- Одноэтапный под УЗИ-контролем с использованием стилет-катетера
- Трехэтапный под УЗИ и Рентген-контролем.
Одноэтапная микрохолецистостомия. Для одноэтапной микрохолецистостомии используют специальный одноразовый инструмент – стилет-катетер. Он представляет собой дренажную трубку, выполненную из специального гидрофильного (очень скользкого) пластика. Конец его обладает эффектом памяти и в свободном состоянии сворачивается в виде завитка. Такой дренаж называется Pig Tail (поросячий хвост). Этот завиток необходим для того, чтобы фиксировать дренаж в просвете желчного пузыря. В комплекте с трубкой имеется специальная игла-стилет, которая вставляется внутрь трубки, выпрямляет ее. Кончик иглы выходит через конец трубки. Таким образом собирается стилет-катетер.
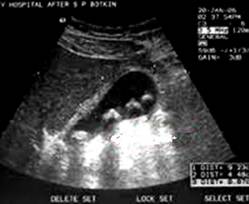
Перед выполнением операции производится ультразвуковое исследование и выбирается место для пункции желчного пузыря (так называемое «акустическое окно»). Обязательно при выборе «акустического окна» учитывается расположение сосудов печени и желчных протоков с целью выбора правильной траектории проведения стилет-катетера без повреждения этих структур. Стилет-катетер должен пройти через ткань печени в просвет желчного пузыря. Далее производится местная анестезия кожи, тканей передней стенки и капсулы печени. Сама ткань печени болевыми рецепторами не обладает, и т.о. введение в нее анестетиков не требуется. После проведения анестезии производится надрез кожи 3-4 мм. Через этот надрез под постоянным контролем УЗИ производится прокалывание стилет-катетером передней стенки, ткани печени и стенки желчного пузыря. После введения дренажной трубки в просвет желчного пузыря стилет извлекается, а конец трубки самостоятельно скручивается в полости и не дает ей самостоятельно выйти. Трубка дополнительно фиксируется к коже (подшивается, либо приклеевается при помощи специальных фиксаторов). К трубке снаружи присоединяется специальный мешок для сбора отделяемого. На этом операция заканчивается.
Трехэтапная микрохолецистостомия. Для трехэтапной микрохолецистостомии требуется специальный набор инструментов: пункционная игла, струна-проводник, бужи (расширители) и дренажная трубка. Также, как и при одноэтапной микрохолецистостомии, вначале производится поиск оптимального «акустического окна» при помощи УЗИ. Далее производится местная анестезия кожи, тканей передней стенки и капсулы печени. После проведения анестезии производится надрез кожи 3-4 мм. Через этот надрез под постоянным контролем УЗИ производится прокалывание передней стенки, ткани печени и стенки желчного пузыря пункционной иглой. Далее под рентгенологическим контролем производится контрастирование желчного пузыря (введение специального рентген-контрастного препарата в просвет желчного пузыря) для определения его размеров и границ. После этого под рентгенологическим контролем в полость желчного пузыря через пункционную иглу вводится струна-проводник. Данная струна имеет очень мягкий и гибкий кончик, что не позволяет ей проколоть стенку пузыря. После введения струны игла извлекается и производится расширение пункционного канала до необходимого диаметра (соответствующего диаметру устанавливаемого дренажа). Это производится при помощи пластиковых бужей-расширителей разной толщины. Когда диаметр канала становится достаточным, по струне-проводнику в просвет желчного пузыря проводится дренаж. После этого струна извлекается и конец трубки самостоятельно скручивается в полости. Трубка дополнительно фиксируется к коже. К трубке снаружи присоединяется специальный мешок для сбора отделяемого. На этом операция заканчивается.
Чаще на практике выполняется одноэтапная микрохолецистостомия. Это занимает меньше времени и не требует использования рентгеновского излучения. Показаниями к выбору трехэтапного способа операции являются:
- Конституциональные особенности пациента (наличие ожирения, существенное увеличение размеров печени — гепатомегалия);
- Выполнение операции по поводу механической желтухи вследствие опухолевого заболевания.
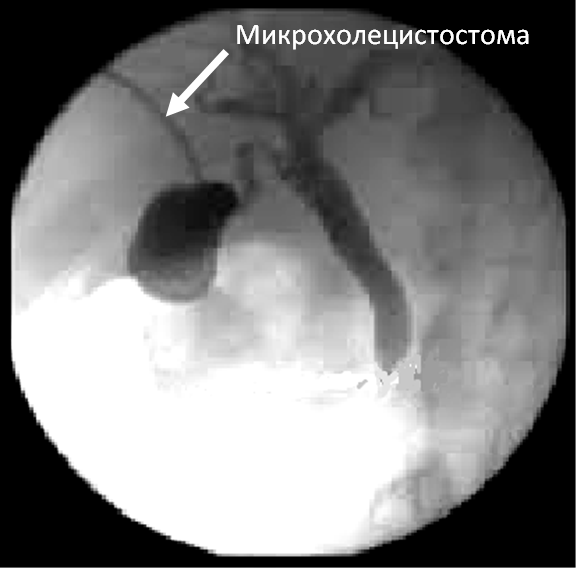
Послеоперационный период после микрохолецистостомии протекает как правило благоприятно. В течение 2-3 часов после процедуры рекомендован строгий постельный режим и запрет на прием пищи и жидкости. В дальнейшем пациенту разрешается вставать, двигаться и принимать пищу. Наличие дренажа в желчном пузыре дает ряд лечебных и диагностических возможностей. Помимо общего лечения, через дренаж производится промывание полости желчного пузыря антисептическими растворами, что позволяет в максимально короткие сроки вылечить воспаление. На 5-7-е сутки после операции выполняется рентгенологическое исследование – фистулография. При этом под контролем рентгена через дренаж производится заполнение полости желчного пузыря и далее желчных протоков рентген-контрастным препаратом. Это дает возможность диагностировать многие осложнения и заболевания, такие как холедохолитиаз (попадание камней в желчный проток), папилостеноз (рубцовое сужение выходного отдела желчного протока), опухолевое поражение желчного протока, поджелудочной железы, 12-перстной кишки и пр. Диагностическая ценность данного исследования чрезвычайно высока и позволяет построить дальнейшую программу обследования и лечения пациента не опасаясь за прогрессирование воспалительного процесса в желчном пузыре и/или нарастания желтухи (при наличии таковой), т.к. микрохолецистостома позволяет длительно и адекватно декомпрессировать желчный пузырь и через него весь желчный тракт.
Осложнения микрохолецистостомии под УЗИ-контролем достаточно редки, встречаются в 0,5-3% случаев. Среди них встречаются: кровотечение из ткани печени, желчеистечение в брюшную полость, перфорация желчного пузыря и миграция дренажа из желчного пузыря в брюшную полость. Из приведенных осложнений только перфорация желчного пузыря может послужить показанием к экстренной открытой операции. Остальные осложнения успешно лечатся консервативными и мини-инвазивными методами.
Альтернативные методы лечения:
— Лапароскопическая микрохолецистостомия;
— Хирургическая холецистостомия.